Defecto de Fémur Paprosky IIIA: ¿Injerto óseo impactado o tallo de fijación distal?
REVISTA ACARO | VOL. 6, N° 1: 8-16 | 2020
ARTÍCULO ORIGINAL
Defecto de Fémur Paprosky IIIA:
¿Injerto óseo impactado o tallo de fijación distal?
Germán Viale, Germán Garabano, Matías Lezcano Borredon, Santiago Vedoya, Cesar Pesciallo, Fernando Lopreite, Jorge Chahla, Hernán del Sel
Hospital Británico de Buenos Aires. C.A.B.A. Buenos Aires, Argentina
Germán Jorge Viale
gjviale@gmail.com
Recibido: Mayo de 2020. Aceptado: Junio de 2020.
RESUMEN
INTRODUCCIÓN: La pérdida de capital óseo en el fémur proximal es uno de los problemas más importantes y desafiantes que se pueden presentar durante la cirugía de revisión. EL Dr. Ling fue el primero en impactar hueso fragmentado en un canal femoral (1985), analizando luego la histología del mismo y encontrando evidencia de consolidación ósea.
MATERIAL Y METODO: Entre los años 1997 y 2011 tratamos en nuestro centro 43 defectos de fémur tipo IIIA de la clasificación de Paprosky (10) en 42 pacientes. Los criterios de inclusión para la confección del presente estudio fueron: (1) pacientes con defecto femoral tipo IIIA, (2) pacientes operados con tallos largos cementados asociados a injerto óseo molido impactado o con tallos de fijación distal durante una revisión de un RTC y (3) pacientes con un seguimiento mínimo de dos años luego de la cirugía.
Determinamos una falla clínica cuando existía la necesidad de realizar una revisión independientemente de la causa, mientras que establecimos una falla radiológica en aquella radiografía en la cual se constataba un hundimiento del tallo mayor a 5 mm.
RESULTADOS: En cuanto a la evaluación clínica del grupo IM, el puntaje de Harris preoperatorio promedio fue de 36,4 puntos (rango 14-68), incrementándose a 88,7 puntos (rango 32-100) promedio en el posoperatorio. Mientras que en el grupo FD observamos un aumento de 39,7 (rango 18-74) a 91,2 puntos (rango 42-100) promedio.
CONCLUSIONES: Si bien no observamos diferencias en los resultados entre ambas técnicas, creemos que es menester hacer un mayor hincapié en las indicaciones de cada una de ellas, teniendo en cuenta principalmente el tipo de paciente que acude a la consulta y las características del defecto con el cual nos enfrentamos.
Palabras Claves: Revisión Tallo Femoral; Defecto Femoral; Injerto Óseo; Tallo de Fijación Distal Femoral
ABSTRACT
INTRODUCTION: Loss of bone capital in the proximal femur is one of the most important and challenging problems that can occur during revision surgery. Ling was the first to impact fragmented bone in a femoral canal (1985), later analyzing its histology and finding evidence of bone consolidation.
MATERIAL AND METHOD: Between 1997 and 2011, we treated 43 type IIIA femur defects from the Paprosky classification (10) in 42 patients at our center. The inclusion criteria for the preparation of the present study were: (1) Patients with type IIIA femoral defect, (2) Patients operated with cemented long stems associated with impacted ground bone graft or with distal fixation stems during a review of a RTC and (3) Patients with a minimum follow-up of two years after surgery.
We determined a clinical failure when there was a need to perform a revision regardless of the cause, while we established a radiological failure in that radiograph in which a stem sinking greater than 5mm was found.
RESULTS: Regarding the clinical evaluation of the IM group, the average preoperative Harris score was 36.4 points (range 14-68), increasing to 88.7 points (range 32-100) average in the postoperative period. While in the FD group we observed an increase from 39.7 (range 18-74) to 91.2 points (range 42-100) average.
CONCLUSIONS: Although we did not observe differences in the results between the two techniques, we believe that it is necessary to place a greater emphasis on the indications of each of them, taking into account mainly the type of patient who comes to the consultation and the characteristics of the defect with which we face.
Key Words: Femoral Stem Revision; Femoral Defect; Bone Graft; Distal Femoral Fixation Stem
INTRODUCCIÓN
El número de revisiones de cadera que se realizan en todo el mundo ha aumentado en las últimas décadas a pesar de las mejoras que se han introducido al reemplazo total de cadera primario (RTC).28,48 La pérdida de capital óseo en el fémur proximal es uno de los problemas más importantes y desafiantes que se pueden presentar durante la cirugía de revisión, debido a que dificulta la osteointegración de un nuevo implante.3,50 Entre las causas más importantes encontramos una osteólisis desencadenada por partículas de desecho, una resorción ósea por desfuncionalización del fémur proximal, un desgaste del hueso por micromovimientos de una prótesis floja, las fracturas y un daño óseo causado durante la extracción de una prótesis fallida.38
La técnica quirúrgica a utilizarse depende fundamentalmente de las dimensiones del defecto óseo.6,38 El nuevo implante, debería siempre fijarse lo más proximal posible para evitar la desfuncionalización del fémur proximal.57 En la actualidad, para el tratamiento de grandes defectos femorales, disponemos de tallos largos cementados, de tallos no cementados porosos extendidos, los tallos estriados, ya sean de fijación proximal o distal, y finalmente las aloprótesis y las prótesis de resección tumoral.9
Dentro de la clasificación que propone Della Valle y Paprosky, encontramos en la bibliografía indicaciones precisas para los distintos tipos de defectos femorales. Sin embargo, observamos que el defecto tipo IIIA es abordado con varias alternativas terapéuticas según los distintos autores, siendo la utilización de tallos largos cementados asociados a injerto óseo molido y los tallos de fijación distal las opciones más comúnmente propuestas.10
La reconstrucción con impactación de injerto óseo es una técnica efectiva para recuperar la pérdida ósea.5,33,44,51 Esta técnica ha demostrado tener resultados favorables a largo plazo.20 Ling fue el primero en impactar hueso fragmentado en un canal femoral (1985), analizando luego la histología del mismo y encontrando evidencia de consolidación ósea.34 Esta técnica combinada con tallos largos cementados, con o sin mallas metálicas, permite el tratamiento de defectos proximales importantes.35 Los implantes de fijación distal surgen como otra alternativa para el tratamiento de esta complicación, sobre todo cuando existe una mayor deficiencia del fémur proximal.50
El objetivo del presente estudio es evaluar la eficacia de ambas técnicas mediante la funcionalidad obtenida y el índice de falla en el tratamiento de defectos femorales Paprosky IIIA, determinando así una indicación más precisa para cada una de ellas.
MATERIALES Y MÉTODOS
Entre los años 1997 y 2011 tratamos en nuestro centro 43 defectos de fémur tipo IIIA de la clasificación de Paprosky(10) en 42 pacientes. Los criterios de inclusión para la confección del presente estudio fueron:
- Pacientes con defecto femoral tipo IIIA,
- Pacientes operados con tallos largos cementados asociados a injerto óseo molido impactado o con tallos de fijación distal durante una revisión de un RTC y
- Pacientes con un seguimiento mínimo de dos años luego de la cirugía.
Dos pacientes murieron de causas no relacionadas con la cirugía antes de cumplir con el seguimiento mínimo establecido, por lo que fueron excluidos del presente análisis. Nuestra serie quedó conformada entonces por 41 defectos tipo IIIA en 40 pacientes, siendo 18 varones y 22 mujeres, con una edad promedio de 69 años (rango 41-88), con un seguimiento mínimo de 2 años al momento de la última consulta y con un seguimiento promedio de 7,2 años (rango 2-16). En 29 de las 41 caderas el defecto femoral fue causado por un aflojamiento aséptico, en 6 casos por infección y en 6 por fractura periprotésica, todas Vancouver B3.11 Todos los casos de infección protésica fueron tratados con un espaciador de cadera en un primer tiempo antes del reimplante protésico en un segundo tiempo.
Se utilizó una técnica de reconstrucción de fémur con injerto molido impactado en 19 caderas (Grupo IM), mientras que en los 22 restantes se colocó un tallo de fijación distal (Grupo FD). La tabla 1 muestra las características demográficas según cada grupo. Cabe destacar que un mismo paciente fue tratado, utilizando en su cadera izquierda una reconstrucción mediante un tallo largo cementado con injerto molido y en su cadera derecha (7 años después) un tallo de fijación distal.
En cuanto al implante de fijación distal utilizado (FD), se colocaron 12 tallos Restoration® (Stryker Howmedica, Newbury, UK), 5 MGS® (SAMO, Bologna, Italy) y 5 Wagner® (Zimmer, Winterthur, Switzerland). Con respecto a las prótesis empleadas en los casos con impactación de injerto óseo molido (IM), se utilizaron tallos largos en todos los casos, colocando 8 tallos Charnley (Fico®, Buenos Aires, Arg), 7 C-Stem® (Depuy/Johnson & Johnson, Warsaw, Ind), 3 tallos Exeter® (Stryker Howmedica, Newbury, UK) y 1 Osteonics® (Osteonics, Allendale, NJ).
En el grupo FD se colocó una lazada de alambre profiláctica a nivel de la entrada del tallo para evitar fracturas durante la colocación del implante en 8 oportunidades. En los pacientes operados del grupo IM se colocaron 10 lazadas de alambre y 6 mallas para contener defectos segmentarios y evitar fracturas intraoperatorias. En 2 casos de este último grupo se emplearon tablas de cortical de nuestro banco de huesos. El injerto molido fue impactado según la técnica descripta por Gie y colaboradores y fue obtenido a partir de cabezas femorales de nuestro banco de huesos y tejidos siguiendo el protocolo de la Asociación Americana de Bancos de Tejidos.13,16,41
La totalidad de las cirugías se realizaron por el mismo equipo quirúrgico, en quirófano con flujo laminar y anestesia hipotensiva raquídea. Para la colocación de los tallos en el grupo FD, se utilizó un abordaje transtrocantéreo en 5 oportunidades, en 2 casos se utilizó una vía anterolateral transglútea directa y la vía posterolateral de Gibson en 15 caderas. Para las prótesis del grupo IM se empleó un abordaje transtrocantéreo en 8 caderas y posterolateral en 11 casos. Todos los pacientes recibieron 1gr. de cefazolina profiláctica por vía endovenosa en el intraoperatorio y dos dosis en el posoperatorio. Todos los pacientes recibieron 0,4 ml de heparina de bajo peso molecular por vía subcutánea abdominal durante 30 días para la prevención de eventos tromboembólicos.
El plan de rehabilitación posoperatoria para los pacientes operados con implantes de fijación distal consistió en sedestar al borde de la cama las primeras 24hs, marcha con andador al segundo día, para pasar a bastones canadienses a partir del tercer día. La rehabilitación para aquellos pacientes con tallos cementados consistió en general en sentar al paciente al borde de la cama por 3 semanas y luego comenzar paulatinamente con marcha, ayudado por un andador, por otras 3 semanas con una carga del 20% del peso. Según los controles clínicos y radiográficos, se comenzó a aumentar la carga en forma progresiva según tolerancia.
Todos los pacientes fueron evaluados clínica y funcionalmente mediante la Escala de Cadera de Harris, tanto en el preoperatorio como en el último control. Se llevó a cabo un exhaustivo análisis radiográfico, comparando la radiografía posoperatoria inmediata con la del último control, determinando el hundimiento de los tallos, la presencia de líneas radiolúcidas y la progresión de las mismas.22 En los casos en los cuales se utilizó injerto de hueso fragmentado, se evalúo la osteointegración del mismo al fémur receptor. Se consideró osteointegrado a un injerto que haya perdido la heterogeneidad radiográfica propia del granulado del hueso fragmentado y que a su vez haya desaparecido la interface en 5 zonas de las 7 descriptas por Gruen entre el aloinjerto y las corticales del fémur receptor, con el consecuente engrosamiento de las mismas.18 En todas las caderas tratadas, se determinó la existencia de una desfuncionalización del fémur proximal en la radiografía del último control mediante una alteración en la estructura del hueso compatible con una menor densidad ósea en el hueso esponjoso y con un adelgazamiento cortical con respecto a la radiografía posoperatoria inmediata. Todos los fémures fueron categorizados en la radiografía preoperatoria según la clasificación de Dorr teniendo en cuenta el segmento no comprometido distal al defecto.19 Se clasificó como fémur tipo A aquel en el cual existía una relación corticomedular igual a 1 + 0,3, tipo B en el que se observaba una relación de 0,5 + 0,2 (una cortical equivalente a la mitad del grosor del canal) y tipo C en el que se observaba una relación menor al 0,5 (“fémur en chimenea”). Cabe destacar que, si bien esta clasificación fue ideada para aplicarse a fémures sin tratamiento previo, fue de gran utilidad en este estudio para representar la relación corticomedular de los fémures operados.
En los pacientes operados con técnica de injerto óseo impactado, el aflojamiento protésico fue determinado mediante la clasificación descripta por Harris y McGann la cual consta de tres categorías: definitiva, probable o posiblemente floja.21 En todos los casos se estableció el grado de hundimiento según el método definido por Loudon y Charnley, el cual tiene en cuenta la medida entre un punto variable seleccionado del componente femoral y un punto fijo en el hueso.36 Utilizando este método se comparó la radiografía posoperatoria inmediata con la del último control. Se determinó como falla radiológica a un hundimiento del tallo igual o mayor a 5 mm.9 Para determinar la presencia de líneas radiolúcidas y la progresión de las mismas en los tallos cementados, se tuvieron en cuanta las zonas descriptas por Gruen18 Buscamos además la existencia de zonas de osteólisis (áreas radiolúcidas de 5 mm2 o mayores). Se tuvo en cuenta también la integridad y estabilidad del trocánter mayor en la última radiografía. Los controles posoperatorios se realizaron a las 3, 6 y 12 semanas, a los 6 meses, continuando luego con controles anuales.
Determinamos una falla clínica cuando existía la necesidad de realizar una revisión independientemente de la causa, mientras que establecimos una falla radiológica en aquella radiografía en la cual se constataba un hundimiento del tallo mayor a 5 mm. Consideramos el éxito del procedimiento en aquellos pacientes que presentaban una cadera funcional al momento del último control, entendiéndose como una cadera funcional a aquella con la cual el paciente pudiera deambular sin dolor o con leve dolor independientemente del uso de asistencia.
RESULTADOS
En la presente serie observamos un índice de falla clínica del 2,4% y un índice de falla radiográfica del 7,3% (en ambos grupos). En cuanto a la evaluación clínica del grupo IM, el puntaje de Harris preoperatorio promedio fue de 36,4 puntos (rango 14-68), incrementándose a 88,7 puntos (rango 32-100) promedio en el posoperatorio. Mientras que en el grupo FD observamos un aumento de 39,7 (rango 18-74) a 91,2 puntos (rango 42-100) promedio.
En cuanto a las características anatómicas de los fémures analizados en el preoperatorio según la clasificación de Dorr, en el grupo IM 4 correspondieron al tipo B y 15 al C, mientras que en el grupo FD, 6 fueron tipo A, 13 tipo B y 3 tipo C (Tabla 1).
Tabla 1: Características demográficas y Dorr según el grupo (IM y FD). *Promedio
| Variable | grupo im (n=19) | grupo fd (N=22) |
| Sexo F/M | 10-sep | 13-sep |
| Edad (años) | 76* | 62* |
| Seguimiento (años) | 8,4* | 5,2* |
| Tipo de Fémur (Dorr) | ||
| A | ||
| B | ||
| C | ||
| - | ||
| 4 | ||
| 15 | 6 | |
| 13 | ||
| 3 | ||
Con respecto a la evaluación radiográfica del grupo IM, se observó osteointegración en 17 de los 19 casos del grupo IM, mientras que en las dos caderas restantes esto no se produjo, con el consecuente hundimiento del tallo femoral y la falla radiológica. De los 17 casos donde el aloinjerto fragmentado se integró correctamente, en 12 no se produjo ningún movimiento del componente femoral, mientras que en 5 casos restantes se observó un hundimiento progresivo del mismo hasta su estabilización a los 5 meses en promedio (rango 3-8 meses). El hundimiento promedio en estos pacientes fue de 2,6 mm (rango 1-5 mm). En los dos casos donde no se constató una osteointegración del injerto, se observó un hundimiento mayor a los 5mm (6mm en una cadera y 8mm en la otra), determinándose entonces una falla radiológica. Ambos casos correspondían a un fémur tipo C en el preoperatorio. Cabe aclarar que el paciente que sufrió un hundimiento del componente femoral de 8 mm fue operado en el año 1998, con un tallo Charnley largo sin el empleo del instrumental específico para la impactación del injerto molido. Retrospectivamente observamos en este caso un fémur tipo C con una escasa cantidad de injerto en la radiografía posoperatoria inmediata. Respecto de los casos en que se utilizaron las tablas de cortical como refuerzo, en ambos casos se observó la integración de las mismas a partir de sus extremos con el hueso huésped, aunque vale destacar que en ambos casos parte de las mismas se reabsorbieron y adelgazaron en algunos sitios, sobre todo en la porción media (fig. 1).
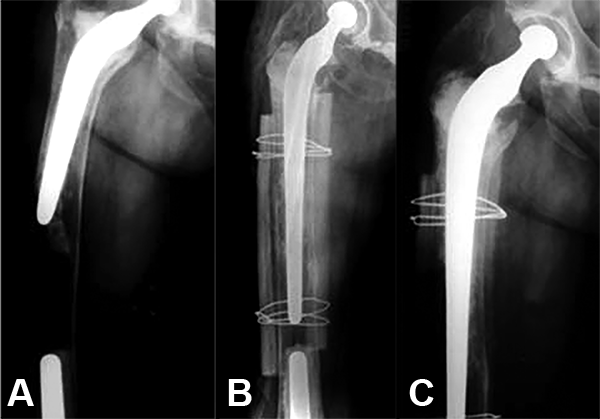
Figura 1: A) Paciente con un aflojamiento mecánico del tallo de tipo Charnley, Obsérvese su hundimiento y varización (presenta también un remplazo total de rodilla con vástago femoral). B) Posoperatorio inmediato donde, además del injerto molido, se utilizaron dos tablas corticales como refuerzo. C) A los 2 años el tallo conserva su posición, el injerto molido se encuentra integrado, mientras que las tablas corticales se hallan parcialmente reabsorbidas.
No observamos ningún caso de desfuncionalización de fémur proximal en este grupo, de hecho, encontramos una mejora del capital óseo del fémur proximal en 13 de los 17 pacientes. Encontramos en 11 casos un trocánter mayor estable y en 4 pacientes una pseudoartrosis del trocánter mayor, mientras que en las 4 caderas restantes se constató una ausencia del mismo. En 5 caderas encontramos líneas radiolúcidas <1 mm, tres en las zonas 1 y 7 y otras dos en las zonas 1 y 2, mientras que en los dos casos de falla radiográfica constatamos la existencia de líneas >1mm en las zonas 1, 2, 3, 5 y 7. En ningún caso observamos la presencia zonas de osteólisis ni de líneas radiolúcidas >2 mm.
En cuanto a la evaluación radiográfica del grupo FD, se observaron imágenes compatibles con una desfuncionalización ósea proximal en 5 de los 22 casos tratados, siendo severa en dos casos. Con respecto al hundimiento protésico constatamos un descenso del tallo 6 de las 22 caderas. En una de ellas se determinó la falla radiográfica al observar un hundimiento de 9 mm, siendo este un fémur tipo C (fig. 2).
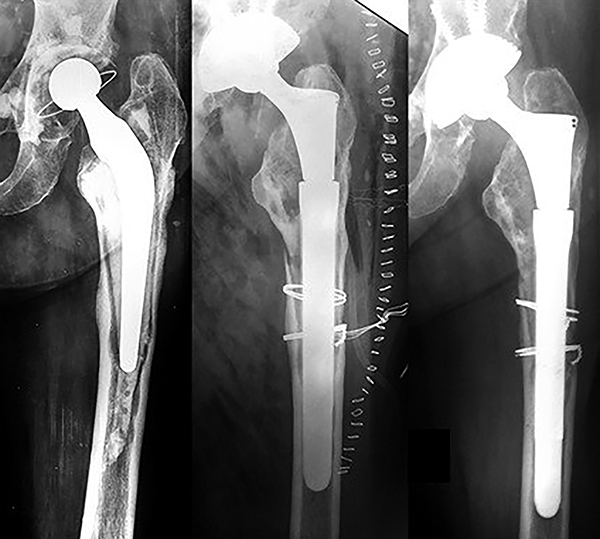
Figura 2: A) Paciente que presenta un aflojamiento mecánico. B) Se le realiza una revisión con colocación de tallo no cementado de fijación distal. C) Se constata el hundimiento del tallo de 9mm a los 6 meses de operado.
El hundimiento promedio observado en los 5 pacientes restantes fue de 2,4 mm (rango 2-3). En 12 casos pudimos objetivar un trocánter mayor estable y en 3 caderas una pseudoartrosis del trocánter mayor, mientras que en los 7 pacientes restantes no pudimos certificar la integridad del mismo.
En el grupo IM, hubo 2 complicaciones intraoperatorias las cuales correspondieron a una falsa vía, una de las cuales por ser pequeña no requirió ningún gesto quirúrgico mientras que la restante fue tratada con lazadas de alambre y una malla cribada para obturar el defecto. En cuanto a las complicaciones posoperatorias de este grupo, se observaron 2 episodios de luxación en 2 pacientes, ambas reducidas en forma cerrada. Uno de ellos presentó otro episodio de luxación una sola vez más, sin requerir revisión.
En cuanto a las complicaciones del grupo FD, tuvimos dos pacientes con un episodio de luxación en el posoperatorio. Uno de estos fue reoperado a los 45 días de la colocación del implante de fijación distal para realizar un recambio de liner, procedimiento luego del cual no repitió episodios de luxación.
DISCUSIÓN
En nuestro estudio, ambas técnicas han demostrado ser eficaces en el tratamiento de un defecto de fémur proximal Paprosky IIIA. No hubo diferencias importantes en los resultados obtenidos en la Escala de Harris entre los dos grupos (IM y FD). Ningún paciente del grupo IM fue reoperado, mientras que un solo paciente del grupo FD presentó una falla clínica al ser revisado por luxación, debido a una inadecuada colocación del componente acetabular. Sin embargo, ningún paciente fue sometido a una revisión por fallas en el componente femoral.
En cuanto a la colocación de implantes de fijación distal, estos han demostrado índices de sobrevida muy satisfactorios en diversos estudios.4,12,59 Böhm and Bischel publicaron un índice de sobrevida del 95,2% a 14,1 años de seguimiento, con una tasa de revisión del 4,6%.4 No obstante, existen algunos reportes que utilizaron un tallo largo Wagner® que muestran índices muy elevados de hundimiento y de luxación, relacionado principalmente al elevado ángulo cervicodiafisario que presenta esta prótesis.19,23,27 Otros estudios asocian también a los tallos de fijación distal no modulares con un incremento de ciertas complicaciones como lo son las fracturas periprotésicas.19,23,27,40 En contraste, varios autores tuvieron buenos resultados con este mismo implante.4,19,23,58 Con el fin de disminuir este tipo de problemas, surgieron las prótesis modulares, las cuales se han popularizado en las últimas décadas debido a la gran versatilidad que ofrecen durante una cirugía de revisión compleja.37 Los tallos modulares cónicos y estriados han arrojado resultados más alentadores que los cilíndricos, encontrándose reportes que publican índices de falla mecánica entre el 1,4% y el 4,3% a corto plazo (2,3 a 4 años de seguimiento).29,39,43,52,55,60 Uno de los problemas que presentan estos implantes es la corrosión por fricción que conlleva a una osteólisis o una rotura del implante a nivel de la unión entre los módulos del tallo.15
El objetivo de los componentes de fijación distal consiste en saltear la transmisión de las fuerzas de carga a la zona distal al defecto con el fin de no sobrecargar el segmento comprometido. Esto en ciertas situaciones generaría una falta de estímulo a nivel del defecto femoral, con la consecuente desfuncionalización del mismo. En nuestra serie tuvimos en el grupo FD un índice del 13,5% de disminución leve en la densidad ósea proximal a la fijación de la prótesis, siendo severa en otro 9%. Paprosky y colaboradores reportaron un índice del 6% de desfuncionalización severa, sin embargo, ésta fue asintomática.46 Un punto importante en el uso de estos implantes, es la estabilidad del sistema que le otorga al paciente la capacidad de bipedestar y marchar con carga sobre el miembro comprometido inmediatamente terminada la cirugía. No obstante, en nuestro servicio indicamos a todos nuestros pacientes operados con esta técnica una marcha con carga y asistencia recién a las 48 hs de la cirugía por el compromiso de partes blandas que se genera durante este procedimiento.
En cuanto a la reconstrucción femoral mediante la impactación de aloinjerto fragmentado, numerosos son los autores que la utilizan para el tratamiento de defectos femorales severos publicando muy buenos resultadodos.14,25,30,53 Esta técnica se basa en la formación de un neoendostio con el objetivo de insertar el cemento y otorgarle una mayor estabilidad al implante. El comportamiento biomecánico y la biología de este tipo de injerto se ha estudiado con cuidado en varios estudios, observándose una adecuada supervivencia y remodelación a través de la revascularización y la invasión del injerto por parte del hueso huésped.2,8,56 Primero Ling y luego otros autores, han demostrado que el aloinjerto impactado se puede dividir, desde el centro a la periferia en tres zonas, observando que la capa más externa lentamente se va corticalizando y le devuelve al hueso huésped la resistencia perdida.2,32,44,45 Sin embargo, distintos trabajos han reportado complicaciones con el uso de esta técnica, tales como fracturas intraoperatorias y posoperatorias.24,32,42 Las fracturas intraoperatorias pueden suceder durante la impactación del injerto molido en el canal femoral.16,42,47,54 Las recomendaciones para disminuir esta complicación son realizar una adecuada liberación de las partes blandas del fémur, evitando las fuerzas de tensión y torsión durante las diferentes posiciones en que se coloca el miembro en la cirugía, sobre todo del tendón del glúteo mayor en la línea áspera femoral. Otro gesto técnico de gran ayuda es colocar una lazada profiláctica antes de la impactación y la eventual utilización de tablas corticales en los sitios donde la caña femoral está más adelgazada.1,16 Leopold y cols. informaron una disminución de la incidencia de fracturas intraoperatorias con este procedimiento, al colocar una lazada de alambre profiláctica femoral, del 7% al 2%.31
Distintos estudios recomiendan sobrepasar el defecto con el tallo una cantidad de centímetros equivalentes a 2 o 3 diámetros del fémur.17,49 La correcta impactación vigorosa del injerto asegura no solo estabilidad rotatoria sino también una disminución en el índice de hundimiento.30 En el caso de los tallos pulidos cementados en forma de triple cono, su comportamiento se basa en un hundimiento inicial en el manto de cemento por una deformidad plástica de este, de no más de 2 a 3 mm, para luego detenerse y estabilizarse. Se sabe que la viscosidad del cemento no afecta este comportamiento.45,49 Por otro lado, en las revisiones el hundimiento también se encuentra afectado por la utilización de injerto impactado y la integridad de las corticales que lo rodean, y es originado por el hundimiento del manto de cemento en el injerto molido.26 En nuestro estudio constatamos un hundimiento del tallo en el 36,8% de los pacientes del grupo IM, con un descenso promedio de 3,5 mm. Esto coincide con los resultados descriptos por Leone y colaboradores, quienes reportaron un hundimiento de 2,5 mm promedio en el 44% de sus pacientes.30 Otras series presentan un mayor hundimiento como lo muestra el estudio publicado en 2008 por Gie y colaboradores, en el que hallaron un hundimiento de 5,1 mm promedio con una supervivencia del implante del 82% a los 5 años posoperatorios.17
El uso de implantes cementados largos con injerto óseo impactado se encuentra altamente recomendado en pacientes que presenten un fémur tipo C, donde el canal medular es mayor a 18 mm, debido a que un tallo no cementado favorece complicaciones como dolor de muslo y fracturas periprotésicas.
Una ventaja que presenta esta técnica con respecto a la fijación distal, es la renovación del capital óseo en el segmento proximal del fémur. Esto se debe a que el injerto adicionado posee características determinadas como la osteoconducción y la osteoinducción, que sumado a una transmisión de la carga estimulan la restitución de la reserva ósea en el fémur proximal. No obstante, esta técnica conlleva a una rehabilitación posoperatoria más lenta, con un retorno a la marcha más tardío, lo cual puede ser perjudicial para aquellos pacientes mayores con el consecuente padecimiento de enfermedades asociadas al reposo prolongado. Si bien es cierto que muchos pacientes pueden deambular sin cargar peso en el miembro comprometido mediante la utilización de asistencia, como lo es el uso de muletas o bastones, la gran mayoría de los pacientes mayores no cuentan con la fuerza suficiente en sus extremidades superiores como para soportar el peso corporal.
Como limitaciones de nuestro trabajo encontramos un número reducido de pacientes en cada grupo (IM y FD), observando además una conformación heterogénea de los mismos si tenemos en cuenta los tipos de fémures que los componían. Esto no nos permitió la comparación exacta entre ambos grupos, sin embargo, recordamos que el objetivo del presente estudio no es la mera comparación entre ambas técnicas sino la
CONCLUSIONES
Si bien no observamos diferencias en los resultados entre ambas técnicas, creemos que es menester hacer un mayor hincapié en las indicaciones de cada una de ellas, teniendo en cuenta principalmente el tipo de paciente que acude a la consulta y las características del defecto con el cual nos enfrentamos.
Debido a que la utilización de tallos largos cementados con injerto óseo molido conduce a restaurar el capital óseo perdido, es recomendable aplicarlo en pacientes más jóvenes y activos, los cuales tienen una mayor expectativa de vida, con la consecuente posibilidad de necesitar una nueva revisión en el futuro.
Recomendamos reservar el uso de tallos de fijación distal en aquellos pacientes mayores y menos activos en los cuales existe una mayor necesidad de retornar a la marcha.
Además, al comparar la complejidad entre ambas técnicas, la colocación los implantes de fijación distal conlleva a una cirugía de menor tiempo, importante en aquellos pacientes con un estado general deteriorado. Sin embargo, debido a las causas ya mencionadas, en aquellos pacientes con un fémur tipo C es aconsejable el uso de tallos cementados combinados con aloinjerto molido.
Por todo lo anteriormente expuesto proponemos el siguiente algoritmo terapéutico (graf. 1).
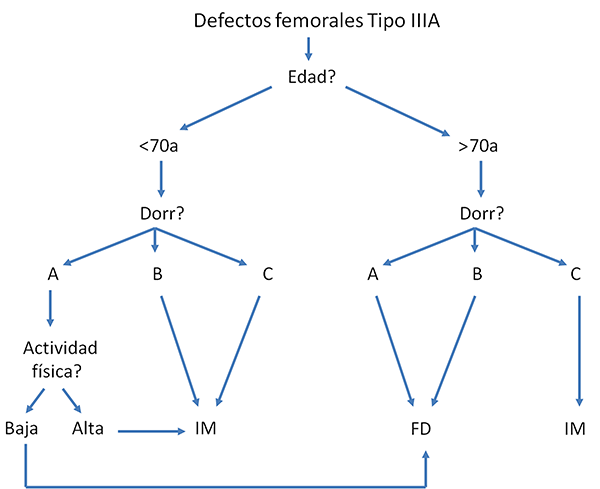
Gráfico 1: Algoritmo terapéutico propuesto para el tratamiento de defectos femorales IIIA. IM: Injerto Molido con tallos cementados largos. FD: Tallos de Fijación Distal.
BIBLIOGRAFÍA
- Baker R, Toms A, Kuiper JH. Reconstruction of femoral defects in revision hip surgery. J Bone Joint Surg Br 2006; 88-B: 832-6.
- Berzins A, Summer DR, Wasielewski. Impacted particulate allograft for femoral revision total hip arthroplasty. J Arthroplasty 1996;11:500-6.
- Blackley HR, Davis AM, Hutchison CR, et al. Proximal femoral allografts for reconstruction of bone stock in revision arthroplasty of the hip: a nine to fifteen-year follow up. J bone Joint Surg (AM). 2001;83:346-354.
- Böhm P, Bischel O. The use of tapered stems for femoral revision surgery. Clin Orthop 2004;420:148.
- Bolder SB, Schreurs BW, Verdonschot N, Veth RP, Buma P. Wire mesh allows more revascularization than a strut in impaction bone grafting: an animal study in goats. Clin Orthop Relat Res. 2004;423:280-6.
- Bono JV, McCarthy JC, Lee J, et al. Fixation with a modular stem in revisión total hip arthroplasty. Instr Course Lezt. 2000;49:131-139.
- Buttaro M, Comba F, Piccaluga F. Proximal Femoral Reconstruction with Bone Impaction Grafting and Metal Mesh. Clin Orthop Relat Res. 2009;467:2325–2334.
- Callaghan JJ, Heiner AD, Brown TD. The basic science of impaction allografting in revision hip surgery. Insr Course Lect 2000;49:103-10.
- Del Sel H, Vedoya S, Garabano G. Rev Asoc Arg Ortop Traumatol. 2009;74:3.
- Della Valle CJ, Paprosky WG. The femur in revision total hip arthroplasty evaluation and classification. Clin Orthop Relat Res. 2004;420:55–62.
- Duncan CP, Masri BA. Fractures of the femur after hip replacement. Instr Course Lect. 1995;44:293–304.
- Engh Jr CA, Ellis TJ, Koralewicz LM, et al. Extensively porous-coated femoral revision for severe femoral bone loss: minimum 10-year follow-up. J Arthroplasty 2002;17:955.
- Fawcett K, Barr AR. Tissue Banking (American Association of Blood Banks). Basel, Switzerland: Karger; 1987:97–107.
- Fetzer GB, Callaghan JJ, Templeton JE, Goetz DD, Sullivan PM, Johnston RC. Impaction allografting with cement for extensive femoral bone loss in revision hip surgery: a 4- to 8-year follow-up study. J Arthroplasty. 2001;16(8 Suppl 1):195–202.
- Garbuz DS, Toms A, Marsi BA, et al. Improved outcome in femoral revision arthroplasty with tapered fluted modular titanium stems. Clin Orthop 2006;453:199.
- Gie GA, Linder L, Ling RS, Simon JP, Slooff TJ, Timperley AJ. Impacted cancellous allografts and cement for revision total hip arthroplasty. J Bone Joint Surg Br. 1993;75:14–21.
- Gie GA, Sierra R, Tsiridis E The use of long cemented stems for femoral impaction grafting in revision total hip arthroplasty. J Bone Joint Surg Am 2008;90:1330-6.
- Gruen TA, McNeice GM, Amstutz HC. ‘‘Modes of failure’’ of cemented stem-type femoral components: a radiographic analysis of loosening. Clin Orthop Relat Res. 1979;141:17–27.
- Grunig R, Morscher E, Ochsner PE. Three to 7-year results with the uncemented SL femoral revision prosthesis. Arch Orthop Trauma Surg 1997;116:187.
- Halliday BR, English HW, Timperley AJ, Gie GA, Ling RS. Femoral impaction grafting with cement in revision total hip replacement. Evolution of the technique and results. J Bone Joint Surg Br. 2003;85:809-17.
- Harris WH, McGann WA. Loosening of the femoral component after use of the medullary-plug cementing technique. Follow-up note with a minimum five-year follow-up. J Bone Joint Surg Am. 1986;68:1064–1066.
- Harris WH. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation. J Bone Joint Surg Am 1969;51:737.
- Isacson J, Stark A, Wallensten R. The Wagner revision prosthesis consistently restores femoral bone structure. Int Orthop 2000;24:139.
- Kavanagh BF, Fitzgerald RH Jr. Multiple revision for failed total hip arthroplasty not associated with infection. J Bone Joint Surg Am 1987;69:1144-9.
- Kim YH. Cemented revision hip arthroplasty using strut and impacted cancellous allografts. J Arthroplasty. 2004;19:726–732.
- Knight JL, Helming C. Collarless polished tapered impaction grafting of the femur during revision total hip arthroplasty. J Arthropalsty 2000;15-2:159-65.
- Kolstad K, Adalberth G, Mallmin H, et al. The Wagner revision stem for severe osteolysis: 31 hips followed for 1.5-5 years. Acta Orthop Scand 1996;67:541.
- Krishnamurthy AB, MacDonald SJ, Paprosky WG, 5- to 13-year follow-up study on cementless femoral components im revision surgery. J Arthroplasty. 1997;12:839-847.
- Kwong LM, Miller AJ, Lubinus P. A modular distal fixation option for proximal bone loss in revision total hip arthroplasty: a 2- to 6-year follow-up study. Arthroplasty 2003;18(Suppl 1):94.
- Leone WA, Jr., Naughton M, Gratto-Cox G, Luland CM, Kilgore JE, Hill GE. The effect of preoperative planning and impaction grafting surgical technique on intraoperative and postoperative complication rate for femoral revision patients with moderate to severe bone loss mean 4.7-year results. J Arthroplasty. 2008; 23:383–394.
- Leopold SS, Rossemberg AG. Current status of impaction allografting for revision of a femoral component. Inst Course Lect 2000;49:111-8.
- Ling RS, Timperley AJ, Linder L. Histology of cancellus impaction grafting in the femur. J Bone Joint Surg Br 1993;75:14-21.
- Ling RS, Timperley AJ, Linder L. Histology of cancellous impaction grafting in the femur. A case report. J Bone Joint Surg Br. 1993;75:693-6.
- Ling RSM. Timperley AJ, Linder L. Histology of cancellous impaction grafting in the femur. J Bone Joint Surg (Br). 1993;75:693-696.
- Lopreite F, Garabano G, Mana Pastran D, Dal Lago J, del Sel H. Utilizacion de tallos femorales largos cementado asociado a injerto oseo molido e impactado en revisiones de cadera. Rev Asoc Argent Ortop Traumatol. 2012;77:104-111.
- Loudon JR, Charnley J. Subsidence of the femoral prosthesis in total hip replacement in relation to the design of the stem. J Bone Joint Surg Br. 1980;62:450–453.
- Mardones R, Gonzalez C, Cabanela ME, et al. Extended femoral osteotomy for revision of hip arthroplasty: results and complications. J Arthroplasty 2005;20:79.
- Maurer SG, Baitner AC; Di Cesare PE. Reconstruction of the failed femoral component and proximal femoral bone loss in revision hip surgery. J Am Acad Orthop Surg. 2000;8:354-363.
- McInnis DP, Horne G, Devane PA. Femoral revision with a fluted, tapered, modular stem. Seventy patients followed for a mean of 3.9 years. J Arthroplasty 2006;21:372.
- Meek RM, Garbuz DS, Masri BA, et al. Intraoperative fracture of the femur in revision total hip arthroplasty with a diaphyseal fitting stem. J Bone Joint Surg Am 2004;86:480.
- Mowe JC, ed. Standards for Tissue Banking. Arlington, VA: American Association of Tissue Banks; 1988.
- Murloy WF, Harris WH. Revision total hip arthroplasty with use of so-called second-generation cementing techniques for aseptic loosening of the femoral component. J Bone Joint Surg Am 1996;78:325-30.
- Murphy SB, Rodriguez J. Revision total hip arthroplasty with proximal bone loss. J Arthroplasty 2004;19(Suppl 1):115.
- Nelissen RG, Bauer TW, Weidenhielm LR, LeGolvan DP, Mikhail WE. Revision hip arthroplasty with the use of cement and impaction grafting. Histological analysis of four cases. J Bone Joint Surg Am. 1995;77:412-22.
- Nelissen RG, Garling EH. Influence of cement viscosity and cement mantle thickness on migration of the exert total hip prost- hesis. J Arthropalsty 2005;20-4:521-8.
- Paprosky WG, Greidanus NV, Antoniou JA. Minimum 10-year results of extensively porous-coated stems in revision hip arthroplasty. Clin Orthop 1999;369:230.
- Pekkarinen J, Alho A, Lepisto J. Impaction bone grafting in revision hip surgery: a high incidence of complications. J Bone Joint Surg Br 2000;82:103-7.
- Poulakka TJ, Pajamaki KJ, Halonen PJ, et al. The Finnish Arthroplasty Register: report of the hip register. Acta Orthop Scand. 2001;72:433-441.
- Randhawa K, Houssain FS, Lawrence T. A prospective study of hip revision surgery using the Exeter long-stem prosthesis. J OrthopTraumatol 2009;10:159.
- Roberson JR. Proximal femoral bone loss after total hip arthroplasty. Orthop Clin North Am. 1992;23:291-302.
- Schreurs BW, Buma P, Huiskes R, Slagter JL, Slooff TJ. Morsellized allografts for fixation of the hip prosthesis femoral component. A mechanical and histological study in the goat. Acta Orthop Scand. 1994;65:267-75.
- Schuh A, Werber S, Holzwarth U, et al. Cementless modular hip revision arthroplasty using the MRP Titan Revision Stem: outcome of 79 hips after an average of 4 years’ follow-up. Arch Orthop Trauma Surg 2004;124:306.
- Sierra RJ, Charity J, Tsiridis E, Timperley JA, Gie GA. The use of long cemented stems for femoral impaction grafting in revision total hip arthroplasty. J Bone Joint Surg Am. 2008;90:1330– 1336.
- Sloof TJJ, Huiskes R, Lemmens AJ. Bone grafting in total hip replacement for acetabular protrusion. Acta Orthop Scand 1984;55.593-6.
- Sporer SM, Paprosky WG. Cementless femoral revision: the role of monoblock versus modular stems. Curr Orthop 2006;20:171.
- Ullmark G, Obrant KJ. Histology of impacted bone grafting incorporation. J Arthropalsty 2002;17:150-7.
- Wagner H, Wagner M. Huftprothesenwechsel mit der Femur-Revisionsprothese: Erfahrungen aus 10 Jahren. Med Orth Tech. 1997;117:138-148.
- Wagner H. Revisionsprothese für das hüftgelenk. Orthopäde 1989;18:438.
- Weeden SH, Paprosky WG. Minimal 11-year followup of extensively porous-coated stems in femoral revision total hip arthroplasty. J Arthroplasty 2002;17 (Suppl 1):134.
- Wirtz DC, Heller KD, Holzwarth U, et al. A modular femoral implant for uncemented stem revision in THR. Int Orthop 2000;24:134.